Реабилитация после артроскопии тазобедренного сустава

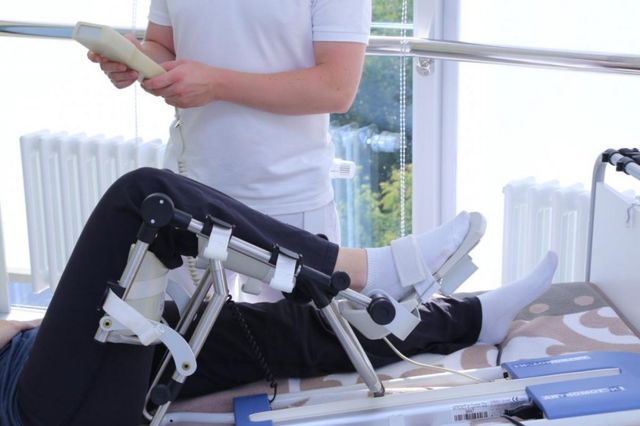
Эффективность хирургической операции зависит от многих факторов: использованной методики лечения, профилактики осложнений и правильного восстановления. Пациенты, перенесшие артроскопию тазобедренного сустава (ТС), нуждаются в медицинской, психологической и социальной реабилитации. Мероприятия направлены на нормализацию физической активности и психологического состояния, навыков самообслуживания и трудоспособности.
Медицинская реабилитация включает разные методики восстановления опорно-двигательного аппарата и, в частности, подвижности оперированного сустава. Согласно исследованиям, существует прямая связь между физическим и психическим здоровьем человека. Поэтому пациентам рекомендована также психологическая реабилитация как один из этапов.
Комплекс мер помогает человеку быстрее поправиться и вернуться к прежнему образу жизни. Социальная реабилитация необходима для возобновления навыков коммуникации с окружающими людьми.
- Как проводится артроскопия тазобедренного сустава
- Когда необходима артроскопия тазобедренного сустава
- Реабилитация после артроскопии тазобедренного сустава
- Методы медикаментозной терапии
- Методы физиотерапии
- Этапы реабилитации после артроскопии тазобедренного сустава
- Ранняя реабилитация (1–3 недели)
- Как электромагнитная терапия Indiba Activ поможет пациенту
Как проводится артроскопия тазобедренного сустава
Артроскопия — малоинвазивная хирургическая манипуляция, которую проводят в целях диагностики или лечения повреждений разных групп суставов.
В ходе операции врач выполняет два небольших разреза в проекции суставной щели, через которые вводится артроскоп. Трубка оптического прибора длиной 12–14 см и диаметром до 4 мм соединена с камерой. Через один прокол проводится оптика, которая выводит на монитор изображение. Через второй в суставную коробку вводят микроинструменты для щупа и выполнения манипуляций. Преимущества артроскопии:
-
хирург может контролировать свои действия через монитор, имеется возможность увеличивать изображение до 50 раз и рассматривать их в разных проекциях;
-
высокая точность действий и манипуляций;
-
минимальная травматичность тканей;
-
быстрое восстановление (при отсутствии осложнений пациент может быть выписан на вторые сутки после операции);
-
отсутствие крупных швов;
-
сохранение подвижности сустава в ходе реабилитации, поэтому нет необходимости в иммобилизации.
Манипуляции проводят внутри сочленения без необходимости полостных разрезов и вскрытия суставной коробки. Это минимизирует осложнения, однако не исключает их. После хирургического вмешательства существует риск инфицирования внутрисуставной полости, образования спаек, гемартроза, свищей, повреждения нервных окончаний и сосудов.
По сравнению с открытой операцией, после артроскопии заживление внутренних ран происходит быстрее, что дает возможность пациенту вернуться к привычному образу жизни.
Различают диагностическую и хирургическую артроскопию. В первом случае операцию проводят с целью получить точный и детализированный диагноз заболевания сустава, информацию о состоянии разных структур и тканей. Во втором случае устраняется патология сустава.
Когда необходима артроскопия тазобедренного сустава
Главными причинами обращения к врачу являются боль и ограничение подвижности бедра. Пациенты жалуются на дискомфорт при движении, боль и прострелы с наружной стороны бедра или в паху. Болезненные ощущения могут появляться при движении, смене положения или в период покоя. Только комплексная диагностика позволяет врачу понять причину жалоб и назначить адекватное лечение.
Состояние может быть вызвано различными патологиями. Для постановки диагноза назначают рентгенографию, КТ, МРТ. При необходимости проводят диагностическую артроскопию. Хирургическая артроскопия тазобедренного сустава необходима в случае:
-
травмы суставных хрящей;
-
тугоподвижности или повреждений сустава (переломов, разрыва);
-
синдрома щелкающего бедра;
-
повреждения суставных поверхностей бедра, сухожилий или связок.
С помощью артроскопии возможно проведение операций небольшой площади без вскрытия суставной полости. При переломах шейки бедра или сложных травмах показана полостная операция. При необходимости эндопротезирования артроскопия может выполняться для диагностических целей.
Среди противопоказаний имеются относительные ограничения. При кровоизлиянии в тазобедренном суставе и нарушении его герметичности необходимо консервативное лечение. Если состояние пациента улучшилось, назначается операция. Артроскопия противопоказана при:
-
костном или фиброзном анкилозе — полном сращивании сустава, вследствие чего его подвижность невозможна;
-
местном инфицировании суставной полости;
-
гнойных воспалениях в области бедра.
Среди общих противопоказаний к оперативному вмешательству — наличие вирусных или инфекционных заболеваний в период обострения. Артроскопию проводят после завершения лечебных мероприятий. Женщинам операцию не назначают во время менструации. Ожирение и хронические заболевания на стадии декомпенсации также являются ограничением для эндоскопического метода хирургии.
Реабилитация после артроскопии тазобедренного сустава
Важным этапом послеоперационного ведения больных является реабилитация. На раннем этапе мероприятия проводят в стационаре, после чего пациента выписывают домой или направляют на санаторно-курортное лечение для продолжения программы.
Восстановительные процедуры проводятся поэтапно, в комплексе взаимодополняющих методов. В реабилитационном процессе принимают участие специалисты разных профилей — невролог, травматолог, ортопед, терапевт, физиотерапевт, инструктор по лечебной физкультуре, психолог. Такой комплексный подход обеспечивает всестороннее воздействие на организм и эффективное выздоровление.
Сроки восстановления, длительность каждого периода и лечебные программы у каждого пациента отличаются. Реабилитолог составляет индивидуальные программы, учитывая физическое состояние, реабилитационный потенциал, возраст и анамнез больных.
Периоды реабилитации после артроскопии ТС делят на ранний (длится 1–1,5 месяца), промежуточный (до 3,5 месяцев после операции) и поздний (3–10 месяцев после операции). Первые два этапа проходят в стационаре, а последний, адаптационный, — в домашних условиях с периодическим посещением лечащего врача. Адекватная реабилитация дает возможность:
-
улучшить опорную и двигательную функцию тазобедренного сустава;
-
восстановить навыки самостоятельного передвижения и трудоспособность;
-
повысить качество жизни.
Реабилитационные мероприятия включают комплекс процедур. Основные направления — медикаментозное лечение, физиотерапия, физкультура. Прием лекарственных препаратов предупреждает осложнения после операции. Умеренные физические нагрузки, дозированная ходьба, массаж и физиотерапевтические процедуры помогают разработать конечность и облегчают боль.
Занятия с психологом дают возможность восстановить психическое здоровье после травмы или, в случае инвалидности, вернуться в коллектив и семью.
Методы медикаментозной терапии
По назначению лечащего врача в послеоперационный период больной принимает лекарственные препараты. Их действие направлено на снятие болевого синдрома и отеков, предупреждение заражения раны, профилактику осложнений. Каждому пациенту назначается схема лечения с учетом анамнеза и возможных рисков.
Лечение включает прием следующих препаратов:
-
антибиотики — предупреждают развитие бактериального инфицирования в ране;
-
антикоагулянты — необходимы для предупреждения тромбоэмболии;
-
противовоспалительные препараты — важны для снижения отеков и воспаления;
-
витамины — для питания и регенерации тканей;
-
обезболивающие — для снижения болевого синдрома.
Также терапия включает белковую диету для нормализации мышечной массы. Для быстрого восстановления костей и хрящей прописывают препараты кальция. Также необходимо введение витаминов группы B для восстановления нервно-мышечной активности.
Методы физиотерапии
Процедуры проводят с целью уменьшения боли в месте операции, ускорения заживления раны, восстановления двигательной активности сустава и снижения воспаления в тканях. Физиотерапия помогает активизировать кровообращение и лимфообмен, тонизировать мышцы и предупредить их атрофию. Также с помощью процедур можно снизить отеки и снять мышечный спазм, помочь пациенту расслабиться. Физиотерапия включает:
-
лазеротерапию;
-
рефлексотерапию;
-
стимуляцию током (УВЧ, электрофорез);
-
магнитотерапию;
-
криотерапию.
Физиотерапевтические процедуры проводят в комплексе с массажем и лечебной физкультурой. Методы, их длительность и последовательность назначает реабилитолог. Изначально терапия проходит в условиях стационара или поликлиники. После выписки пациент продолжает выполнять восстановление дома или посещает процедурный кабинет.
Этапы реабилитации после артроскопии тазобедренного сустава
Послеоперационная реабилитация бывает ранней и поздней, общая длительность составляет примерно 10 недель. В это время проводят основные процедуры для предупреждения осложнений и восстановления сустава.
После завершения мероприятий наступает отдаленный или адаптационный этап, который длится до 1 года. В это время пациент уже может ходить, закрепляет полученные навыки, возвращается к привычной жизни и работе.
Ранняя реабилитация (1–3 недели)
В первые дни после артроскопии тазобедренного сустава пациенту назначают медикаментозную терапию, вводят антикоагулянты для предотвращения тромбоза нижних конечностей. Также может потребоваться антибиотикотерапия и обезболивающие средства.
Первые сутки пациент проводит в постели. Уже в это время можно начинать выполнять дыхательную гимнастику для нормализации работы легких и ускорения кровообращения.
С целью уменьшения боли и отеков после операции, кроме обезболивающих лекарств, назначается физиотерапия, также можно применять холодные компрессы. Полная иммобилизация конечности не требуется. Необходимо спать на спине или на здоровом боку, между ног подкладывать валик, чтобы не допускать их скрещивания.
На второй день можно приступать к выполнению легких упражнений по разработке сустава. Лежа на спине напрягать и расслаблять мышцы ноги, бедра, шевелить носками ступней. Нельзя разводить согнутые в коленях ноги. Если у пациента нет осложнений, его выписывают из стационара.
Дыхательная гимнастика
Упражнения для разработки легких можно начинать сразу после окончания действия наркоза. На вдохе надуть живот, затем совершить плавный выдох. Нагрузку рекомендуется постепенно увеличивать.
Дыхательная гимнастика предупреждает застой в легких. Эффективны упражнения с надуванием воздушных шаров или выпусканием воздуха через соломинку в стакан с водой.
Психологическая реабилитация
После травмы бедра и операции пациент может длительное время оставаться в больнице. Ограничение в движениях и смена привычного образа жизни часто вызывает апатию или депрессию. Чтобы предотвратить усугубление психологического состояния, важно проводить беседы с пациентом, настраивать его на положительный исход. Полезно назначать встречи с психологом, это поможет избавиться от негативных эмоций, страхов и паники.
Успех реабилитационных мероприятий во многом зависит от готовности пациента постепенно, шаг за шагом восстанавливать физическую форму, разрабатывать конечность. Для этого необходим положительный настрой, который обеспечивают как врачи, так и близкие.
Поздний этап реабилитации (до 10-й недели)
Данный период проходит в домашних условиях, в санатории или в реабилитационном центре. К медикаментозному восстановлению и лечебной физкультуре поэтапно добавляют:
-
Ходьбу с опорой на ходунки или костыли. Необходима для наработки навыков координации движений и укрепления мускулатуры. Гулять следует по 30 минут 3–4 раза в день.
-
Переход на трость. Пешие прогулки нужно совершать с постепенной опорной нагрузкой на оперированную конечность. После исчезновения хромоты можно ходить без опоры.
-
Активные тренировки ноги. Упражнения подбирает тренер и реабилитолог.
Продолжительность данного периода зависит от повода и сложности проведенной операции. Наиболее длительное восстановление (примерно 1 год) требуется после замены тазобедренного сустава.
Для успешного и быстрого выздоровления важна непрерывность и комплексность в подходе к реабилитации. Раннее начало, постепенное повышение нагрузки и вспомогательные методы физиотерапии позволяют быстро пройти реабилитационные этапы и восстановить функции сустава.
Как электромагнитная терапия Indiba Activ поможет пациенту
Процедура подразумевает локальное воздействие электромагнитного поля на область проведения операции для восстановления поврежденных тканей. Аппарат Indiba Activ предполагает комплексное воздействие с безопасной частотой 448 кГц.
С помощью аппарата можно проводить процедуры текар-терапии контролируемой длительности, прибор можно использовать с самого начала реабилитационного периода и до полного восстановления.
Согласно исследованиям, терапия Indiba Activ помогает:
-
обеспечить эффективное местное обезболивание;
-
уменьшить отек и предотвратить воспаление;
-
ускорить регенерацию тканей и сократить продолжительность реабилитации.
Электромагнитную терапию можно проводить как в условиях стационара, так и на дому или в полевых условиях. Исследования показывают высокую эффективность реабилитации после применения системы Indiba Activ. Запатентованная технология дает возможность повысить показатели работы медицинского учреждения и удовлетворенность пациентов.
Чтобы узнать подробнее о возможностях аппарата и способах его приобретения, звоните нам. Наши консультанты расскажут о настройках и методах работы с оборудованием.